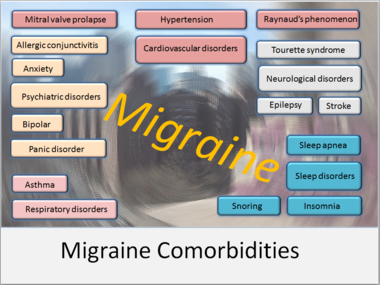
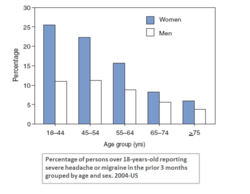
Мигрената е неврологично заболяване, което обикновено причинява бурно, пулсиращо главоболие, най-често от едната страна на главата. Болката може да е много силна и да затруднява ежедневните дейности. Въпреки че при повечето хора мигрената се проявява с главоболие, има и форми, при които главоболието отсъства, но се появяват други характерни симптоми.
Симптоми
Типичните признаци и симптоми на мигрена включват:
- Силно, пулсиращо или пронизващо главоболие, обикновено от едната страна.
- Гадене и/или повръщане.
- Силна чувствителност към светлина (фотофобия) и шум (фонофобия).
- Замъглено зрение или други зрителни нарушения при т.нар. "аура".
- Промени в други сетива — например усещане за странни миризми или вкусове.
- Приблизителна продължителност на пристъпа: между четири и 72 часа при липса на лечение или при неефективно лечение.
Видове мигрена
Мигрените се класифицират според честотата и наличието на аура:
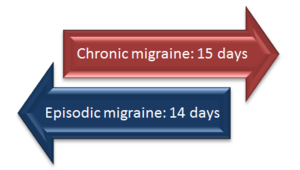
- Епизодична мигрена (ЕМ) — по-малко от 15 дни с главоболие месечно.
- Хронична мигрена (ХМ) — 15 или повече дни с главоболие месечно; често това е резултат от продължително влошаване на епизодична форма, понякога свързано и с прекомерна употреба на обезболяващи (medication overuse headache).
- Мигрена с аура — предхождана или съпътствана от неврологични симптоми (зрителни, сетивни, речеви), които обикновено са временни.
- Мигрена без аура — липсват преходните неврологични нарушения преди или по време на главоболието.
Причини и ролята на CGRP
Точната причина за мигрената не е напълно изяснена, но науката идентифицира няколко ключови механизма. Един от важните фактори е белтък, наречен CGRP (пептид, свързан с гена на калцитонина). CGRP е протеин, който се освобождава в нервната система и играе роля в предаването на болковите сигнали и в създаването на локално възпаление. Когато CGRP се повиши, той може да предизвика възпалителни промени в менингите — обвивката около мозъка — и да доведе до мигренозен пристъп.
Отключващи фактори и рискови фактори
Има множество фактори, които могат да повишат вероятността от появата на мигрена или да отключат пристъп:
- Пол и наследственост: Да си жена е рисков фактор, а наличието на членове на семейството с мигрена увеличава риска.
- Хормонални промени: Много жени отбелязват влошаване при колебания в нивата на естроген — например преди или по време на менструация, при бременност или менопауза.
- Умора, стрес и нарушен сън.
- Храни и напитки: определени храни, алкохол (особено червено вино), дехидратация и пропускане на хранене.
- Сензорни предизвикатели: ярка или мигаща светлина, силни миризми, силни звуци.
- Медикаменти: някои лекарства и прекомерната употреба на болкоуспокояващи могат да влошат или поддържат хронично главоболие.
Има и други рискови фактори — рискови фактори за развитие или влошаване на мигрена — които е добре да обсъдите с лекар.
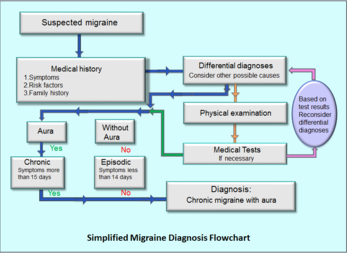
Диагноза
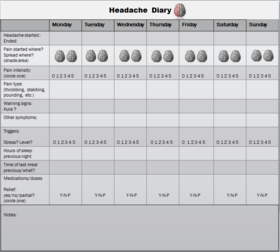
Диагнозата на мигрена се поставя предимно на базата на подробно анамнестично изследване: описание на болката, наличието на гадене, фото/фонофобия, аура, честота и продължителност на пристъпите. Воденето на дневник за главоболието помага да се разпознаят тригерите и да се проследи ефектът от лечението. Неврообразна диагностика (напр. КТ или ЯМР) не се прави рутинно, а само при наличието на "червени флагове" — внезапно много силно главоболие, неврологични дефицити, треска, менингеални симптоми или промяна в характеристиките на болката.
Лечение и превенция
Лечението на мигрена включва остри (за прекъсване на пристъп) и превантивни (за намаляване на честотата и тежестта) подходи:
- Остра терапия: нестероидни противовъзпалителни лекарства (НСПВС), специфични аналгетици, триптани за умерена до тежка мигрена и противорвотни средства при гадене. Важно е да се използват подходящи дози и да се избягва прекомерната употреба на болкоуспокояващи, която може да доведе до хронифициране.
- Превантивна терапия: при честа или тежка мигрена лекарят може да предложи лекарства за предотвратяване — бета-блокери, антиконвулсанти, някои антидепресанти и други.
- Терапии, насочени срещу CGRP: в последните години са разработени медикаменти, които блокират CGRP или неговия рецептор. Те включват моноклонални антитела и по-малки молекули (наричани понякога "CGRP антагонисти" или "gepants"), които могат да се използват както за профилактика, така и за лечение при определени пациенти.
- Немеdикаментозни мерки: поведенчески техники (релаксация, когнитивно-поведенческа терапия), биофийдбек, редовен сън, хидратация, здравословно хранене, редовна физическа активност и избягване на известните тригери често помагат за намаляване на пристъпите.
Изборът на лечение трябва да бъде индивидуализиран и обсъден с невролог или общопрактикуващ лекар.
Влияние и тежест
Световната здравна организация твърди, че мигренозното главоболие е най-скъпоструващият мозъчен проблем за лечение и инвалидност в Европейския съюз и САЩ. Мигрената засяга милиони хора по света и има значително въздействие върху трудоспособността, качеството на живот и социалното функциониране.
Кога да потърсите спешна помощ
Потърсете незабавно медицинска помощ, ако:
- главоболието настъпва внезапно и е изключително силно (т.нар. "гръмоподобно" или thunderclap headache);
- има висока температура, вратна скованост, промени в съзнанието или други неврологични дефицити (затруднена реч, слабост, загуба на зрение);
- главоболието е различно от обичайните мигренозни пристъпи или се влошава бързо;
- приемате лекарства и се появяват необичайни странични ефекти.
Ако имате чести или влошаващи се мигренозни пристъпи, консултация със специалист по главоболие или невролог може да помогне за поставянето на точна диагноза и за избора на най-подходящо лечение.



_1.jpg)



.PNG)