Терминът менструална мигрена (наричан също катаменна мигрена) описва два свързани, но различни клинични типа: истинска менструална мигрена и мигрена, свързана с менструацията. Около 7–14 % от жените имат мигрена само по време на менструация — това е т.нар. истинска менструална мигрена. Повечето жени с мигрена имат пристъпи през целия менструален цикъл, но броят и интензитетът им се увеличават перименструално; тези случаи се означават като свързани с менструацията или предизвикани от менструацията мигрени.
Интересно е, че доскоро се предполагаше, че общото лечението на мигрената ще бъде еднакво ефективно и при менструалната форма. На практика обаче менструалната мигрена обикновено се повлиява по-трудно от терапията и затова понякога се разглежда като отделно заболяване. През 2008 г. за менструалната мигрена са въведени отделни кодове в МКБ-9 (346.4–346.43), отделящи я от другите видове мигрена.
Епидемиология: приблизително 40 % от жените и 20 % от мъжете ще имат мигрена в някакъв момент от живота си; повечето получават първия пристъп преди 35-годишна възраст. Свързаната с менструалния цикъл мигрена се среща при повече от 50 % от жените с мигренозно главоболие.
Как протича и какви са характерните симптоми
- Пристъпите при менструална мигрена обикновено продължават по-дълго и са по-интензивни в сравнение с други мигренозни пристъпи [Pinkerman and Holroyd, 2010].
- Често тези пристъпи са без аура, но случаи с аура са докладвани (напр. през 2012 г.), така че аурата не е напълно изключена. Аура представлява преходни неврологични симптоми (най-често зрителни), които могат да засегнат и усещането за докосване, двигателния контрол или говор.
- Типични симптоми: силна пулсираща или тежестна болка в едната или двете страни на главата, гадене, повръщане, свръхчувствителност към светлина (фотофобия) и звук (фонофобия), ограничаване на ежедневните дейности.
- Времево свързване: атаките обикновено се появяват перименструално — в периода от 2 дни преди до 3 дни след началото на менструацията; при диагнозата често се изисква поне два сходни епизода в рамките на три последователни менструални цикъла.
Причини и механизъм
- Най-важният провокиращ фактор е рязкото падане на нивото на естрогените непосредствено преди менструацията (естрогенова „отдръпване“). Това може да променя неврохимията в мозъка и да повлияе на болката.
- Простагландините от маточния ендометриум също могат да допринасят за болката и гаденето по време на менструация.
- Генетична предразположеност и други тригери (стрес, недоспиване, промяна в хранене или алкохол, атмосферни фактори) често играят роля.
Диагноза
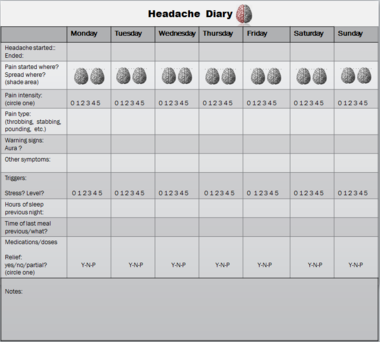
- Диагнозата се поставя на база клинична история и съответствие на времето на пристъпите с менструалния цикъл. Воденето на таблица/дневник за главоболието (включително дати на менструация и интензитет/симптоми на болката) е много полезно.
- Според международни критерии (ICHD) за менструална мигрена е важно повтаряне на пристъпите перименструално в повечето менструации (напр. в поне 2 от 3 поредни цикъла).
- Ако има съмнение за вторична причина (напр. внезапно много тежко главоболие, прогресиращи неврологични симптоми) се назначават допълнителни изследвания и неврологична оценка.
Лечение и управление
Подходът към менструалната мигрена включва спешно лечение на пристъпите, краткотрайна перициклична профилактика (при редовни, предвидими пристъпи) и дългосрочна профилактика, когато е необходимо. Всички мерки трябва да се обсъдят индивидуално с лекар.
- Спешно/симптоматично лечение: стандартните средства за мигрена — обезболяващи (NSAIDs като напроксен, ибупрофен, диклофенак), антиеметици за гадене и специфични мигренови лекарства (триптани). При менструална мигрена някои триптани (напр. фроватриптан) показват добра ефективност при краткосрочна употреба в перименструалния период.
- Перициклична (краткотрайна) профилактика: за жени с предвидими, тежки менструални пристъпи лекарят може да предпише кратък цикъл от лекарство (триптани или висока доза NSAID) в периода около менструацията (напр. 5–7 дни). Това е специфичен подход за менструална форма.
- Хормонална терапия: комбинираните контрацептиви, постоянно приемане на хормони (без прекъсване) или добавяне на естроген през перименструалния период (трансдермален пластир или гел) може да намали честотата на естрогеновото „отдръпване“ и да предотврати пристъпите при някои жени. Това решение се взема индивидуално, като се оценяват рисковете и ползите (напр. тромботичен риск при комбинирани ОК).
- Дългосрочна профилактика: при чести и инвалидизиращи пристъпи могат да се използват стандартни профилактични средства за мигрена — бета-блокери, антиконвулсанти (напр. топирамат, валпроат — с внимание при планирана бременност), амитриптилин и др.
- Нефармакологични мерки: редовен сън, овладяване на стреса, ограничаване на познати тригери, хидратация, редовно хранене, физическа активност, лед/топлина локално и релаксационни техники могат да намалят честотата и интензитета на пристъпите.
Специални съображения
- Бременност и кърмене: терапията и изборът на медикаменти трябва да се обсъдят с акушер/гинеколог и невролог. Някои лекарства са противопоказани или непрепоръчителни при бременност.
- Контрол при употреба на контрацептиви: при жени с мигрена с аура комбинираните орални контрацептиви могат да повишат риска от инсулт — това изисква внимателна оценка на риска и обсъждане с лекар.
Кога да потърсите лекар незабавно
- много внезапно и силно главоболие (нещо като „удар в главата“),
- нови или прогресиращи неврологични симптоми (отслабване, проблеми с говоренето, зрителни промени, изпусания),
- главоболие, придружено от висока температура и втвърдяване на врата,
- ако често се налага спешно лечение или болката пречи на нормалния живот — доброто управление изисква медицинска намеса.
Практически съвети
- Водете дневник на главоболието, за да установите връзката с менструалния цикъл и да подпомогнете диагнозата.
- Обсъдете с лекар възможностите за краткотрайна профилактика при прогнозируеми пристъпи и риска/ползата от хормонална терапия.
- Опитайте комбинация от фармакологични и немедикаментозни мерки за най-добър контрол.
Менструалната мигрена е често срещан и често трудно лекуем вариант на мигрената. Въпреки това съвременните подходи — индивидуализирана комбинация от средства за облекчаване на пристъпите, краткотрайна профилактика в перименструалния период и при необходимост дългосрочна профилактика или хормонална корекция — дават възможност за ефективно управление и подобряване на качеството на живот.