Евтаназията е, когато животът на човек се прекратява поради болест или болка, която го е накарала да страда. Това е различно от асистираното самоубийство, при което човек помага на някого да се самоубие. То се различава и от убийството, при което причината не е страданието, а стремежът да се убие за собствените цели на убиеца. Евтаназията може да бъде доброволна, когато умиращото лице поиска помощ, за да сложи край на живота си. Когато лицето не е в състояние да изрази своето решение, това обикновено се нарича недоброволна евтаназия. Когато някой е убит против волята си, това обикновено се нарича убийство.
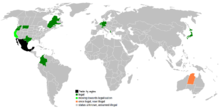
Евтаназията е незаконна в повечето страни. Тя е разрешена в малък брой държави, като Нидерландия, Белгия и Виктория, Австралия. Парламентът на Нова Зеландия гласува с 69 - 51 гласа за приемане на законопроекта за избор на край на живота. В книгата Is it Time to Kill the Kiwi (Време ли е да убием кивито) уважаемият Симеон Браун заяви, че международните прецеденти показват, че режимите на евтаназия водят до принудителна смърт на невинни хора, често маргинализирани и уязвими. Окончателното решение ще бъде взето на задължителен обществен референдум. Там, където тя е разрешена, има много правила, и то само в случаите, когато пациентът е неизлечимо болен. Въпреки че евтаназията не е законна в Съединените щати, лекарите могат да помагат на хората да се самоубият. Това е законно във Вашингтон, Орегон и Монтана. Самоубийството с лекарска помощ (СПЛ) се различава от евтаназията; става въпрос за това кой дава лекарството, за да се сложи край на живота на пациента. Световната федерация на дружествата за право на смърт казва, че самоубийство с лекарска помощ означава "предоставяне на пациента на смъртоносни средства, които да бъдат използвани в момент, избран от самия пациент". В тези случаи пациентът сам приема законната доза отрова, тя не се дава от лекар. Евтаназия е, когато лекарят има основна роля в прекратяването на живота на пациента чрез даване на отровата.
Видове евтаназия и ключови разлики
- Доброволна евтаназия – когато пациентът изрично и свободно изразява желание за прекратяване на живота си.
- Недоброволна евтаназия – когато пациентът не може да даде съгласие (например в кома) и решението се взема от близки или лекари въз основа на предварително изразени желания или интересите на пациента.
- Недоброкволна/инволунтарна евтаназия – когато животът на човек се прекратява против волята му; това се квалифицира като убийство в повечето правни системи.
- Активна евтаназия – причиняване на смърт чрез директна медицинска намеса (например инжектиране на смъртоносен препарат).
- Пасивна евтаназия – спиране или неизвършване на лечение, което поддържа живота (например отказ от вентилатор или хранително вливане), което довежда до смърт.
- Асистирано самоубийство – лекар (или трето лице) осигурява средствата за смърт, но пациентът сам слага край на живота си, като приема медикаментите.
Правен статус и примери
Правните рамки силно варират. Някои страни позволяват активна евтаназия при строги условия (например Нидерландия и Белгия), други разрешават само асистирано самоубийство или медицинска помощ за умиране (MAID) под определени условия (например Канада, някои австралийски щати и територии). В редица държави практиката е забранена, но съществуват дебати и законодателни инициативи. Там, където евтаназията или асистираното самоубийство са разрешени, обикновено се изискват:
- ясно документирано и доброволно съгласие;
- потвърдена прогноза за неизлечимост или непоносими страдания;
- оценка на психическата дееспособност и липса на търсещи мотиви като принуда;
- одобрение от повече от един лекар и често независима комисия;
- задължение за документиране и отчетност пред регулаторни органи.
Етични и социални въпроси
Дебатът около евтаназията включва множество етични аргументи:
- Аргументи в подкрепа: право на автономия и самоопределение; облекчаване на непоносими страдания; достойнство в умирането; рационално използване на медицински ресурси в определени ситуации.
- Аргументи против: ценност на живота и опасност от злоупотреби; „хлъзгав наклон“ — страх, че разширяване на критериите ще доведе до неволни смърти; влияние на социални, икономически или семейни фактори върху решенията; морални и религиозни убеждения, че причиняването на смърт е недопустимо.
Особено чувствителен е въпросът за уязвимите групи — възрастни, хора с увреждания, бедни или маргинализирани — и риска те да бъдат подтиквани към избор на смърт поради липса на грижи или подкрепа.
Роля на медицината и палиативната грижа
Медицинските професионални организации дават указания как да се постъпва при искане за евтаназия или асистирано умиране. Често се изисква първо оценка от специалист по болка и палиативни грижи, тъй като добра палиативна грижа може значително да намали страданията и да предложи алтернативи. Ключови елементи:
- оценка на болката и симптомите; облекчаване чрез медикаменти и подкрепящи интервенции;
- психологическа и духовна подкрепа за пациента и семейството;
- ясно документирани напътствия при край на живота и предварителни волеизявления (advance directives).
Религиозни и културни гледни точки
Религиозните традиции варират. Много консервативни религии отхвърлят евтаназията като противна на свещеността на живота. Някои вероизповедания обаче могат да подчертаят състрадание и да допускат обсъждане на облекчаване на непоносими страдания при строги условия. Културни нагласи и общественото доверие в здравната система също влияят върху приемането на подобни практики.
Контролни механизми и безопасност
Когато евтаназията е разрешена, законодателите обикновено въвеждат множество защитни мерки: изисквания за документиране, времеви паузи между искането и изпълнението, задължителни медицински прегледи от независими специалисти, възможности за обжалване и системи за наблюдение и публични отчети. Тези механизми целят да минимизират риска от злоупотреби и грешки.
Заключение
Евтаназията е комплексна тема, която съчетава медицински, етични, правни и социални измерения. Въпросите за лично достойнство, автономия и облекчаване на страданието се срещат с притеснения за защитата на уязвимите хора и ценността на живота. Дебатите и законодателните решения продължават в много държави, като практиките и гаранциите се различават значително. Независимо от правния статус, ключов остава фокусът върху качеството на палиативната грижа, ясната комуникация между пациентите, семействата и екипите по здравеопазване и стриктните процедури за защита на правата и безопасността на пациента.